
歯周病治療を検討される患者さまは、順に読み進んで下さい。
プリンタをお持ちの方は、このページをプリントしてからお読みになることをおすすめいたします。
歯周病専門の歯科医院は、今まで通っておられた歯科医院と全く異なった考え方で、普遍的な理論のもと、独自のノウハウ、全国からお越しになる難症例の歯周病の治療実績と経験から構築された、歯周病治療システムのため、今までの歯科医院の延長線上ではイメージする事は難しくなります。長々とした文章をお読み頂くのは恐縮ですが、どうぞじっくりとお読み頂きご理解をいただれば幸いです。
最善の歯周病治療をお考えの方へ
はじめまして。吉本彰夫でございます。
最善の歯周病治療に関心をお寄せ下さり、ありがとうございます。
これから、どうすればキチンとした歯周病治療が実現するのか、順を追ってお話していこうと思います。
歯周病は感染症です。
でも、歯医者さんに行くと「歯周病なのでしっかりブラッシングして下さい」としか言われません。
いったいどうすれば歯周病は良くなるのか?
最善の歯周病治療はいったいどんなものなのか?
どこの歯医者さんでもはっきりと教えてくれることは少ないのではないでしょうか?その理由はおいおいお話していくとして、
歯周病は口の中の歯周病菌が原因で起こります。
歯周病菌の種類にはたくさんあります。
口の中には約400種類の歯周病菌が住んでいると報告されています。
それらの中には口の中の環境を保つのに必要な菌もたくさん含まれています。ですから、むやみやたらに抗生物質やうがい薬で消毒をするのはいけないことです。
長期的には菌交代現象が起こり、殺菌剤で死なない細菌だらけになる恐れもあります。
そのなかで、特に深刻な悪さをする歯周病の歯周病菌にはつぎの4つが代表的なものです。
小さな球形に近い、非運動性、非芽胞産生性、糖分解性、好二酸化炭素性、通性嫌気性、グラム陰性の、両端の丸い桿菌。
限局型若年性歯周炎の病巣から比較的高率に検出され、 健康な、あるいは軽度にしか罹患していない患者の歯肉縁下プラークからの検出率は低いとされています。
黒色色素産生性バクテロイデス属に入り、これらは 偏性嫌気性、グラム陰性、非芽胞産生性、 非運動性桿菌で、血液培地で増殖すると、褐色あるいは 黒色に着色したコロニーを作ります。
進行した成人性歯周炎の病巣から、また、広汎型若年性歯周炎の病巣からも分離されます。歯肉の炎症の程度と歯肉縁下プラークに占める本菌の 比率との間に相関関係があることも明かにされています。対照的に健康人あるいはまだ歯周炎に罹患していない 歯肉炎患者の歯肉縁下試料からは まず検出されません。
同様に黒色色素産生性バクテロイデス属に入り、進行した歯周炎患者のポケットから、しばしば多数のP.gingivalis と一緒に分離され、 単独に存在することは稀です。
P.intermedia は歯肉炎患者および健康な歯周組織を持つヒトの半数以上に存在しています。
グラム陰性、非運動性、初期には球菌様を呈する 嫌気性桿菌であるが、時間が経つと、通例、先のとがった両端と膨れた中心部を示すようになる。
本菌は歯肉炎や健康部位、または疾患の軽快した部位に 比べ、歯周組織破壊の激しい部位で高率に検出される。また、表在性や非活動性の病巣よりも、深在性で活動性の歯周病病巣でそれが顕著である。難治性歯周炎の指標として重要な菌種です。
スピロヘータは、長くて細いグラム陰性嫌気性菌で、歯周病羅患部位の歯肉縁 下プラーク試料からしばしば分離されます。人の腸管や泌尿・生殖器表面からも見つかり、いくつかの種は梅毒のような重篤な感染症の原因菌です。
歯周病の病理発生における口腔スピロヘータの役割についてはまだよく解っていませんが、最も頻繁に分離される T.denticola については盛んに研究されており、歯周病の活動度や重症度と関連している、あるいはこの菌が免疫抑制作用に関わっているという報告などがあります。また、治療された患者でスピロヘータの割合が高いと、それが低い場合よりも再発しやすいとの報告もあります。
Fusobacterium nucleatum(F.n.)は、線状の長いグラム陰性嫌気性菌で、デンタルプラークなどでは大きな体積比率で存在しています。ヒトの口腔内に常在 し、菌の両端が尖って中心部がやや太いことから紡錘菌とも言われます。
F.n. は、歯周病原性菌の1つで、デンタルプラーク形成に中心的役割を担って い て、他の細菌と共凝集することによりバイオフィルムを形成します。
P. g.菌、T. f.菌、T. d.菌の3種類の組み合わせは、RED complex と呼ばれ、重要視されています。
つまり、相手が何なのか?歯周病菌の種類が判らなければ、どんな治療をすれば治るのか?がわからないわけです。
歯周病治療には診断がもっとも大事ということです。
頭が痛いのに頭痛薬だけ飲んでいたら痛みは和らぐかもしれませんが、脳腫瘍とか脳血管障害などは絶対に治らないわけです。
歯周病についても全く同じことがいえます。
診断が大事なのです。
何の歯周病菌の種類において、今日の歯周病が引き起こされているのか?
その診断をすることがとても大事なのです。
そうしなければ、戦闘機に向かって竹やりで攻撃をしているようなものです。
(※表現が適切でないとお感じの場合はご了承下さい)
これではいつまでたっても治ることはありません。
繰り返します。
歯周病の治療においては
まず検査が必要
歯周病の歯周病菌の種類を診断する検査です。
歯周病は感染症であり、歯周病菌の存在なしでは発症することは絶対にありません。
一般に診断名によって治療方針が決定され、治療が行われますが、その診断名を決定するためには検査が必要です。
つまり、
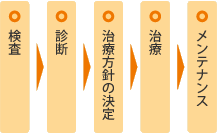
といった流れになります。
ここでの検査とは、もちろんレントゲンや歯周ポケットの計測も行います。
しかし、これらでわかることは歯周病のバクテリアやかみ合わせなど過去に起こった歯周組織の破壊だけです。
なぜそのような疾患になったか、そして予後がいいのか悪いのか、何年もつかなどは全くわかりません。
ですから、原因を見つけ、治療方針を決めるためにも感染症では歯周病菌検査が必要なのです。
かつて、胃潰瘍や十二指腸潰瘍がピロリ菌感染とまだ分かっていないとき、最初は胃の全摘出や潰瘍の内視鏡治療による切除など、あるいは薬による対症療法が中心でした。
しかし、現在は検査によってピロリ菌の存在が分かれば、除菌治療によって完治させることも可能ですし、その後の胃ガンなども発症前治療が可能です。
歯周病も全く同じです。
まずは歯周病を重篤化させる歯周病菌が存在するかしないか、いた場合は除菌治療を、いない場合は生活習慣病や噛み合わせ(咬み合わせ)の要素のほうが強いですから、生活習慣の変更の指導と治療を行います。
その後、破壊された組織にたいして施術をおこないます。ですから、流れは次のようになります。

口の中って、いっぱい場所がありますよね?
今まで歯医者さんで歯周病の治療を受けられたことがあるかもしれません。
「スケーリングしましょう。歯石取りましょう。」とか、何回も通ってやってもらってたけど治らないですよね?
現在、ほとんどの歯科医院では歯周病の治療には「歯石を除去する」という治療が一般的です。
「歯周病ですので、数回にわけて歯のお掃除をしていきましょう。」と
言われたことはないでしょうか?
そこで、歯石を除去すること、これも一日で一回で、全部除去すること、これは日本の保険制度では認められていません。
また、歯茎の深いところ、これは麻酔をしないと痛くてできません。
一度に何本の歯もできません。
ちょっとづつ何回にもわけて行なうしかできません。
例えば、右下を掃除して次の日、左下を掃除して、次の日、左上を掃除して、その間に右上の歯周病菌は綺麗になったはずの、掃除したはずの右下に移ってしまうわけです。
せっかくきれいにした、と安心していたら駄目なんです。
キレイにした所に口の中のバイキンが飛び移って伝染していく、つまり感染症なのです。
これが歯周病の怖いところです。
そして、感染症ですから親から子、夫婦どうし、歯周病菌が感染しあっていくのです。
ではどうすればいいのでしょう?
これがワンステージ フルマウス ディスインフェクションという治療です。
口の中を全部1日で一度に掃除治療してしまう。
歯周病菌を殺す薬で一気に歯周病菌を殺してしまう、これがとても大事なのです。
そして同時に飲み薬も服用して頂きます。
悪さをしている歯周病菌を殺す薬です。
では、菌を殺す薬なら何を飲んでもいいのか?
違います。
歯周病菌の種類に応じて効く薬と効かないお薬があります。
だから歯周病菌の種類が分らないといくら痛みを治すために薬を飲んでも治らないわけです。
大事なことはまず
以上のプロセスが非常に大事になってきます。
プラークだとか、歯石だとか、かたまり(バイオフィルム)に関しては、いくら薬を飲んでも効きません。
機械的に人の手で除去してやるしかありません。
そして、その歯周病菌の種類に応じて効く薬、歯周病菌を殺す薬を飲むということが大事なのです。
A菌にはA薬
B菌にはB薬
C菌にはC薬が必要です。
AB菌がいるにもかかわらずA薬を飲み続ければA菌が減り炎症は治まりますが、B菌が残ります。そしてA薬が効かなくなります。(菌交代現象)
AB菌になると、A薬とB薬を同時に飲まなければ薬が効きません。効力がなくなってくるのです。
治療に関しては、感染症であるから、歯周病菌を除去するということが治療の目標です。
さらに、何をもって歯周病が治った、とするか?ここが歯周病治療の大事な目標です。よくよくお読み頂き、理解して下さい。
例えば内科に行けば、風邪薬を飲み、養生をしていればある程度は治りますよね?で、症状が治まれば五体満足「風邪は治った」となります。
しかし、歯科は違います。
外科と同じで「削って悪いところを除去する」ということが治療の主体になります。
この感染症、歯周病の場合、一度溶けてしまった骨は元には戻りません。
どんどん歯を支えている骨が溶けてなくなっていく一方です。
ですので、治療の目標は、「治る」ではなく「元に戻る」でもなく、また、「進行を止める」でもなく、「進行を遅らせる」ということ、これが歯周病治療の最終目標です。
こんなに頑張ったのに、こんなに歯医者に通ったのに・・・。でも
治りません。
ある程度骨を再生する別の治療はありますが、基本的にはその進行するのを遅らせるということが治療の第一の目的です。
それができてから再生治療(インプラント、GTR、GBR、エムドゲイン等)です。
除菌せずして再生させたとして、どうなると思われますか?
早期になくなってしまうと思いませんか?
今の何もしない状態だと、骨がどんどん溶けて歯がなくなってしまう、そのなくなるスピードを遅らせることがとても大事なのです。治療の目標なのです。
歯周病においては「治った」という表現はしません。
糖尿病と同じで、一度かかると一生のお付き合い、ということになります。
悪化するのを少しでも遅らせて現状を維持する。
これが目標なのです。
口の中にあり重症なバイキンたち、これを極力のける。
ふやさない、これがとても大事です。
では、歯周病治療の目標である「進行を遅らせる」状態になった時はどうなるのか?と申しますと、ご自分の歯を残しやすくなります。
歯を失う時期を遅らせることができるのです。
きちんとメインテナンスを行なっていけば、高齢になっても十分ご自分の歯を維持することができます。
また歯周病は年齢には関係ありません。
20代でも重度の歯周病の患者さんはたくさんいらっしゃいますし、80代でも歯周病になっていない患者さまもいらっしゃいます。
では、一度にバイキンをのけるというけれど先ほどの6つのバイキンのうち最も多く悪さをするPG菌、中等度の歯周ポケット、6〜7ミリの場合、縁下の歯周病菌を直接除去しないと、プラークコントロールは困難です。
そしてAa菌は術後に残存しやすいです。少量のバイキンでも油断するとどんなに頑張ってもすぐに悪化します。 だからその原因である歯周病菌の歯周病菌を目標とする数値(域値)以下にコントロールすることが、常にそれ以上増えないようにすることが目標です。
そしてもうひとつ、治療の目標としては、深い歯周ポケットがあると、そこに歯周病菌がまた住み着いてしまうので、そのポケットを浅くする、そして減らす、歯周病菌の数を少なくする、それによって進行を遅らせる、これがとても大事なことなのです。
そしてRED complex といわれる3種類のバイキンとAa菌の4種類です。
さきほどの歯周病菌の集合体、これが、他の歯周病菌の中で存在するのを5〜10%の量にまでもっていかなくてはならないのです。
これらの歯周病菌が口の中に大量に繁殖していたらダメなのです。
歯周病に関係が深いといわれている歯周病菌、これは嫌気性菌がほとんどです。
つまり
だから今まで見つからなかったのです。
今、注目を浴びている歯を削らずにお薬でむし歯を治すという薬で治す治療法も全く同じです。 「細菌を培養しても増殖していないから大丈夫ですよ」ということで、治療はされていたけれども、治療は失敗に終る。口の中に細菌が実は残っていた。 だから嫌気性菌培養といって空気のないところでバイキンを増やす検査法ができてはじめて嫌気性菌が発見されたのです。 薬で治す治療法はこの嫌気性菌に効くのでむし歯が治っていくのです。
歯周病も同じです。
重症化させる歯周病菌は、深いところにいるから生き延びることができるのです。
歯石になって酸素を遮断できるからブラッシングだけでは意味がないのです。
それを見つける検査ができたわけです。
効く薬が何なのかわかってきたのです。
よく歯科医院で「あなたの口の中の細菌が何なのか検査をしましょう」という検査をしてもまったく意味をなさなかったのです。 見つけられないのです。
これは今までの歯科医院がどうこうという問題ではなく、きちんとした高度高額機器でもってバイキンをきちんと扱うことによってでしか見つけることはできないのです。
嫌気性菌をいくら医院で培養して増やそうと思っても口の外に出たとたんに死んでしまっていますから増えないのです。
見つけることができないのです。
じゃあ、その検査は当然一般の歯科医院ではできません。
それは外部の歯科専門の研究検査センターに依頼しなくてはなりません。 それがPCR-インベーダ法であったり、インベーダ法(IV法)であったり、そういう新しい検査機器の発達によって見つけることができるのです。

そしてAa菌においてはPCR-インベーダ法でなければ意味がありません。 Directインベーダ法でも検査はできますが、5000未満という検査結果だけでは決して安心できないのです。 唾液検査では不正確です。ペーパーポイントによる検査が必要です
どこの研究機関に依頼するか?どの器械でどの検査法で検査するかが重要なのです。
もちろん医院でのテクニカルなサンプリングも重要です。
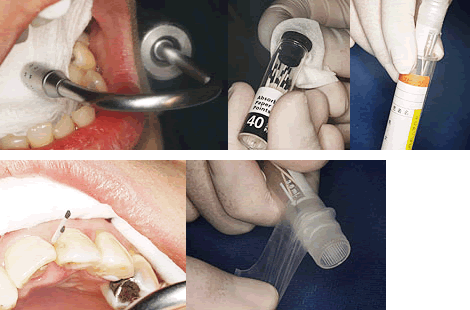
医院でのサンプリングの技術も重要です。
もちろんこの検査や治療には保険は残念ながら効きません。
日本の保険制度というのは歯を残すだとか、歯を長持ちさせるだとか、削らないだとか、見た目であるとか、安全性であるとか、そういう行為は一切認められていません。
すでに保険制度は破綻していますのでみたくてもみられないのです。
予算がないので、しょうがないのです。
保険のいけないところはまず最初に歯周病菌を除去するということは認められていない、という点です。
変な話ですよね?
歯周病菌を除去しなければ歯が残らないのに、最初に歯周病菌を除去すること、これは保険では一切認められていないのです。
日本の保険制度では「保険で治療する」ということは、法的文書に証拠を残さなくてはなりません。
国の決めた通りのやり方、順番しかダメなわけです。
例外はないのです。
歯の削り方も決まっています。
材料や材質も決まっています。
だから今、金属アレルギーの患者さんが増えてきて問題になってきているのです。
保険では、金属アレルギーにならない材質を使ってあげられないのです。
つまり日本の保険制度においては全て「何かをするときには必ず、何が原因であるか?どういう状態であるか?ということを検査しなくてはならない」という基本的考えがあります。
で、その処置、結果がよかったのかどうか?どんな治療が必要か?正しかったのかどうか?
検査して診断する。
そしてその後、次の治療が必要かどうか?
つまり検査→処置→検査→処置→検査の繰り返しです。
そういう検査を必ずしなければ次の処置に入れないわけです。
こう聞くとなんだかとっても理にかなって良いように聞こえますよね?
医科の中ではそれは確かに、正しいかもしれません。
まずレントゲンを取って、例えば骨折をしているから骨折の治療をしましょう、というように。
インフルエンザの検査をして、インフルエンザの薬を飲むというように。
しかし、よく読んで下さいね。
日本の保険制度においては
歯周病に関していえば、まず歯ぐきの深さを測る検査をしなければいけません。
そして表面のスケーリング(歯石除去の掃除)
そしてまた検査、
そしてちょっと深いところのお掃除、SRP(深い部分の歯石除去の掃除)
そしてまた検査、
そしてもっと深いとろこのお掃除、SRP(歯周外科)
そしてまた検査・・・・
こういう順番で治療が進められていきます。
歯科の場合は、まず歯ぐきの検査というのをしてそれに基づく掃除をする。
検査をしなければ掃除をしてはいけないのです。
写真を撮影してもダメ。
プラークコントロールもダメ。
P管理もダメ。
掃除をしていない歯を削ってかぶせ物をしてはいけないのです。
かぶせ物をする前には必ず検査をして掃除しなければいけないのです。
かぶせ物をした歯に掃除はできないのです。
掃除は理論上すんでいるはずなので、かぶせ物をした歯に掃除は必要ない、とされているのです。
一度メインテナンスに入れば、一年間は歯周外科手術はしてはいけないのです。
ところがこの検査が実はとてもやっかいなのです。
歯周病の検査、何をするかっていうと、歯周ポケットの中に細い針のような検査器具を差し込んで深さがどれほどか測るわけです。
歯ぐきにブスブスと針のような棒を突きさされたことありませんか?
痛いですよね。
汚れをとってもいないのに、あの針のような器具で上から下につっこまれるわけですよ。
その時に歯の表面についてある歯周病菌はどうなるでしょう?
中の深いところに押し込まれるわけですね。
出血しますよね。
歯肉が傷つきます。
傷をつけているのです。
傷つけた所に細菌を押し込んでいるのです。
つまり、検査という名のもとに、歯周病の悪化をお手伝いしているのです。
しかし、日本の保険制度においては、それをしないといけない。
それをしないと保険の治療をしてはならない、と決められているので
患者さんにとってはデメリットが大きいと知りながらも歯科医師はそこを避けて通ることはできないわけです。
ですから保険の治療を選択された人は歯ぐきのチクチクする検査をまず第一に受けていただくしかないわけです。
そうすると次の日にはひどい人は腫れてきます。
検査でもって悪くなっていくわけです。
しかも除去しにくい歯の深いところにあるバイキンを除去しなければいけないという状態にもかかわらず、わざわざ歯の表面のバイキンを歯の歯ぐきの深いところまで押し込まなければいけない。
深いところにいる歯周病菌はさらに奥深くへ押し込められるのです。
つまり、治療の名のもとに検査ということで病気を悪化させているのです。
これが保険治療の第一の問題です。
しかも歯周病菌の種類にかかわらず、やり方は全部同じです。
治るわけがない。
そしてやっと歯ぐきが落ち着いて腫れが少し引いてきだしたかなという頃、また検査です。
また歯周病菌を押し込まれ、で、また腫れます。
今度の掃除は痛いもんだから、麻酔してからやります。
治るわけないです。
この繰り返しです。
こんなことが当たり前にように歯科医院では繰り返されているわけです。
歯を失う原因のほとんどが歯周病だというにもかかわらず、日本の保険制度では、細菌を調べる、薬を飲む、一度に掃除する、または予防する行為に対しては一切保険は認められていない、という現実がここにあります。
歯医者さんに行って「歯周病なんて一言も言われたことなかった」という方が圧倒的に多いのはそこにも原因があるんですね。
保険では治せないので、「歯周病です」なんて言えないわけです。
治して欲しいと言われても治してあげられないのが現実なのです。
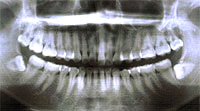
正常な骨の状態(根のまわりを白いモヤモヤ(骨)がおおっています)
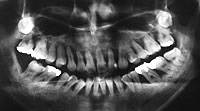
骨が溶けてなくなっています(20代女性)(根のまわりが黒く、骨がありません)
なぜなら、レントゲンを撮れば骨が溶けているか、溶けていないかがわかります。
どこの骨が溶けているのか、溶けていないのか場所がわかります。
それがわかるのでどこの歯が重症か、悪化しているのかがわかるわけです。
どこの部分の歯周病菌の種類を調べてやればいいのか、わかるのです。
そこの歯周病菌の種類を調べてやれば大体、口の中は感染症だから原因の歯周病が何かわかるわけです。
たしかに全部の歯について調べられたらいいのですが、費用がかかります。
ですので、まず重症なところにいる歯周病菌は何なのか?それを探す必要があるのです。
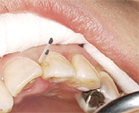
その時、数箇所ポケットの中に歯ぐきがチクチクするような形での検査はありますが、これはやむを得ません。
菌を取り出すのに必要です。
いわゆる歯周ポケット検査とは違います。
現在保険制度で歯周病の検査は中等度以上なら6点法といわれ、1本の歯に対して6箇所ブスブスと検査の器具を差し込まなくてはならない決まりになっています。
歯は28本ありますので、合計168回普通の人は突き刺されるわけです。
歯周病菌を押し込まれていくわけです。
それに比べれば数箇所ちょこちょことする程度は比較にならないほど、軽症です。
それでも腫れてくる方もいらっしゃいます。
診断を行なう上でのリスクという点では、有意義な程度のリスクかと思います。
まずは診断、どの歯周病菌がどういう悪さをしているかそれを突き止めることが第一です。
吉本歯科医院ではそのような検査をまず最初にします。
悪化させている歯周病菌を採取します。
これをサンプリングといいます。
サンプリングされたバイキンを調べる歯科専門の検査研究センターに送ります。
当然、嫌気性菌(空気に触れると死んでしまう)ですから、その歯周病菌の死骸がそこにくっついているわけです。
それを遺伝子検査、いわゆるDNA検査ってありますよね?
1本の髪の毛から個人を特定するあれ、あれによく似た検査でもって歯周病菌の種類、量を計測していくわけです。

これは一医院では絶対にできません。
最新の設備を有する専門の研究所でなければできません。
一医院でする歯周病の検査もいろいろありますが、全く意味をなしません。
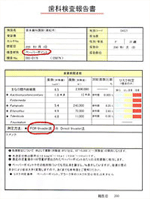
そうすると、約2〜3週間後には、どういう歯周病菌の量や割合が多い少ない、という報告があがってきます。

歯周病の検査報告書というのがあがってきます。
そうすると歯周病菌の種類、量、数値がそれぞれの歯周病菌の種類に分けて報告されるのがこの検査報告書です。
これらの歯周病菌の種類に応じて相手が竹やりであれば、鉄砲なり、大砲なり、
相手が戦闘機ならレーザービームなり、攻撃をかけていくわけです。
(※表現が適切でないとお感じの場合は、ご了承下さい)
そしてとどめの薬です。
歯周病菌をある程度減らした上で、残っている歯周病菌を一気に減らすため、機械的に取れない場所にいる残った歯周病菌たちを取り除いていくわけです。
殺していくわけです。
人間のやることですから、歯の根の又部分の間まで、器具が絶対に入らない場所があります。無理矢理器具を入れますと、歯が抜けてしまいます。
そうすることで、口の中の悪性の歯周病菌の数、種類、量、割合を一気に減らすことができます。
そうすれば口の中の環境は劇的に改善していきます。
歯周病菌の種類によっては、この薬も保険は適用されません。
一気にやっつけなければいけません。感染症ですからね。
一度にやらないといけない。意味がないわけです。
何時間かかるでしょう?
2〜3本ちょこちょこ掃除するのでさえ一回30分一時間程度かかるわけです。歯は28本あります。一気にやったら何時間かかるでしょう。
すごい時間かかりますよね。こんなの保険制度では認められません。
保険にはちゃんと6ブロック、最低6ケ所にわけて、治療しなければ認められません。
一度にする掃除は認められていません。
では、休憩なしで2〜3時間は最低かかります。
その間、しっかり口をあけていられますか?普通の人でもこれはかなり苦痛を伴います。かなり大変ですし、痛いです。できませんよね。
どうやったらできると思いますか?
インプラントセンターでは、インプラント治療をする場合には手術ですので時間がかかります。
つまり麻酔ですね。
麻酔といいますと全身麻酔をイメージされると思いますが、鎮静麻酔といいますと、意識がある状態で、まあちょっとリラックスしたそんな感じの麻酔です。
そういう麻酔をかけて2〜3時間かかりますが治療にお付き合い頂きます。
つまり3時間、ドクターと歯科衛生士がつきっきり、この間、他の患者さんは診ません。診ることができません。
つまりあなたのためだけの治療時間になるわけです。
また鎮静麻酔中には心身の安全の確保のために歯科麻酔医師もつきっきりになります。医師2名が一人の患者様のためにつきっきりです。
なので当然費用がかかってしまうわけです。その間、他の患者さんを一切診られないのです。
費用が高くなる理由です。3時間かかって口の中の深いところまで一気にそうじするわけです。
これがワンステージ フルマウス ディスインフェクションです。
ワンステージ、一日一回というのが、とても大切なのです。
そうすれば一気に口の中の歯周病菌が減ります。
そうすると口の中全体の菌数が減ってますから他からやってこないわけです。
そうすると口の中の歯周病菌の種類を一気に変えることができるわけです。
そして減ったところでもって、お薬を飲んでいただきますので中から外から両方から一気に攻撃するわけです。
傷が治るというのには時間がかかります。日数がかかります。
傷が治るときには、それまでの期間に歯周病菌がどんどん繁殖してしまってはいけないわけです。歯の表面に歯周病菌がついてはいけないわけです。
ここで、3DS治療(歯の表面菌の無菌化処理)を行ないます。
これを治療と平行してやって頂きます。
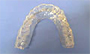
簡単に言えばホワイトニングのマウスピースのようなものです。
マウスピースに歯を白くする薬剤を入れてそれを歯にカポッとかぶせる、これで歯を白くします。
それと同じ要領で、マウスピースに歯周病菌を殺す薬剤を入れてそれを歯にカポっとかぶせる。
そうすることで歯茎の傷が治っていく間も歯の表面の汚れはその消毒剤によって消毒される。
そういう風に最初から最後まで歯周病菌を排除していく、そしてその後も歯周病菌を排除した状態を保つためにやって頂く。
全く今までの歯周病の治療とは考え方そのものが違うわけです。
で、いったんその悪性の歯周病菌たち、4種類が減らすことができれば、これをふやさないように常日頃から、歯の表面の歯周病菌を除去すること、そして除去しきれない歯周病菌は絶対いるわけですから、定期的に除去できるよう通っていただき、ケアしていく、これがとても大事です。 予防というのはまず機械的に一気に歯周病菌を吹き飛ばし歯周病菌の量を減らしてからの話です。 これが正しい「歯周病の予防」とだと思います。いかがでしょうか? 今、よく言われている「ブラッシングしましょう」だとか、「歯医者に定期的にかよって予防しましょう」と言われているのは本当の「歯周病予防」ではありません。 歯周病は感染症です。一生のお付き合いをしなくてはなりません。 そのようにしていい状態の老後を迎えて頂きたいと思うのです。

「歯周病 歯槽膿漏 歯肉炎」については、当院までお問い合わせください